산모의 모유수유 적응과 수면의 질이 산후우울에 미치는 영향
Effects of Breast-Feeding Adaptation and Quality of Sleep on Postpartum Depression in Puerperal Women
Article information
Trans Abstract
Purpose
This study aimed to provide preliminary data for a nursing intervention plan for puerperal women to reduce postpartum depression by investigating factors that affect depressive disorder during the puerperal period.
Methods
A total of 153 pregnant women were recruited from a university hospital in Gimhae city in Korea. Data were collected using self-report questionnaires.
Results
Mothers’ quality of sleep, breast-feeding confidence, discomfort with breastfeeding, depressive feeling during pregnancy, and baby’s feeding capability and growth were significant predictors of postpartum depression. These variables explained 36.1% of the variance in postpartum depression in puerperal women.
Conclusion
The aforementioned results indicate that puerperal women are less likely to experience postpartum depression when their quality of sleep is higher, breast-feeding confidence is higher, discomfort with breast-feeding is lower, when they did not feel depressed during pregnancy, and when baby’s feeding capability and growth is better. Therefore, to decrease puerperal women’s depression, a nursing intervention program and a research study to verify the effects of the program are necessary to increase mother’s sleep quality and breast-feeding adaptation and prevent depression during pregnancy.
서 론
1. 연구의 필요성
'2016년도 정신질환실태 역학조사'에 따르면 우울증이 있는 여성 중 9.8%는 산후우울증을 경험하였고(Ministry of Health and Welfare, 2017) 2012년에서 2016년에 출산한 산모 중 산후우울증으로 진료를 받은 대상은 1.4%에 불과하였다(Korea Institute for Health and Social Affairs, 2017). 여성우울증의 첫 발생이 생애주기 중 출산을 경험하는 가임기에 현저히 증가하고(Park & Lee, 2011) 이 시기의 우울은 추후 만성우울로 발전될 가능성이 높기(Mamun et al., 2009) 때문에 산후우울은 여성의 정신건강에 있어 중요한 문제이다. 산후우울은 지속적으로 여성의 삶에 영향을 미쳐 우울, 불안과 양육스트레스를 높이고 삶의 만족도를 낮출 뿐 아니라 자녀와의 관계에서 좌절감을 높여 (Kim et al., 2018b) 정상적인 모아 애착관계 형성과 아동의 인지적, 심리적, 행동적 성장발달에 부정적인 영향을 미친다(Brand & Brennan, 2009). 그러므로 산모의 산후우울을 조기에 진단하여 치료하고 적극적으로 예방하는 것이 중요하다(Korea Institute for Health and Social Affairs, 2017).
산후우울이란 출산 후 생물학적, 심리적, 사회적 요소들의 복합적인 영향으로 인해 경험하는 우울한 정서를 말한다(Korean Society of Woman Health Nursing, 2016). 산후우울은 발생 시기, 증상의 정도, 이상행동 양상, 지속 기간에 따라서 산후우울감, 산후우울증, 산후정신증으로 구분된다(Korean Society of Woman Health Nursing, 2016). 산후우울감은 일반적으로 출산 후 1주 내에 발생하며, 모든 문화권에서 모성의 약 85%가 경험한다. 산후우울감은 과민성, 불안, 초조, 불면증, 급격한 감정의 변화 등이 나타나고 약물치료는 필요치 않으나 가족의 정서적 지지가 요구된다(Stuart-Parrigon & Stuart, 2014). 산후우울증은 초기 산욕기 산모의 33.3%가 중증 산후우울이 있었고 (Jung, 2018) 무쾌감증, 건망증, 과민, 불안, 수면 장애와 신체 기능의 저하, 아기를 해치거나 자살 충동, 부부관계의 관심 저하 등의 증상이 2주 이상 지속된다(Korean Society of Woman Health Nursing, 2016). 산후정신증은 1,000명당 1–2명의 산모에게 발병하며 환각, 망상, 초조, 불면증, 괴상하고 비합리적인 행동, 식욕 및 수면 장애를 나타내며 추후 임신 시 30%–50%가 재발하며 양극성 장애로 발전하기도 한다(Korean Society of Woman Health Nursing, 2016). 산후정신증은 극단적인 경우 자살, 영아살해라는 무서운 결과를 초래할 수 있어 입원치료를 필수적으로 받아야 한다(Korean Society of Woman Health Nursing, 2016). 이처럼 산후우울은 산모 자신뿐 아니라 자녀를 비롯한 가족들에게 영향을 미치므로 산후우울을 예방하기 위해 관련 변인을 파악하는 것이 필요하다.
산후우울에 영향을 주는 요인은 생물학적 요인과 사회 심리학적 요인이 있다. 생물학적 요인은 출산과 관련된 호르몬의 변화와 분만 후의 생리적 변화, 유전 등으로 알려져 있고(Corwin et al., 2010), 사회심리학적 요인으로는 아기 기질, 임신 중 우울과 불안, 양육 스트레스, 사회경제적 상태, 자존감, 결혼 상태, 생활 스트레스, 계획되지 않은 임신 등으로 보고되었다(Beck & Gable, 2001). 그 밖에 산 후우울과 관련된 요인으로 모유수유 적응, 수면의 질, 출산 주수, 분만 횟수, 아기에 대한 만족 등이 보고되었다(Kim et al., 2014; Kim & Hur, 2014; Yeo, 2006).
모유수유 적응이란 모유수유하는 어머니와 아기가 생리적, 자아개념, 역할 기능, 상호의존 양상에 있어서 적응하는 과정이자 결과를 말한다(Kim, 2009). 즉 모유수유 적응은 산후기간에 따라 변화하는 과정이므로 모유수유 적응을 돕기 위해서는 산욕기간에 따라 발생하는 모유수유 적응의 어려움을 확인하는 것이 필요하다(Kim, 2009). 산후우울과 모유수유와의 선행연구 관계를 고찰해 보면 두 변수간의 인과관계의 방향성에 견해를 달리하고 있다. 일부 연구에서 산후우울을 종속변수로 하여 모유수유가 산후우울에 영향을 미친다고 보고하고 있다(Kendall-Tackett et al., 2011; Park, 2017; Watkins et al., 2011). 그러나 일부 연구에서는 산후우울을 독립변수로 하여 산후우울이 높을수록 모유수유를 포함한 모성역할 적응 정도가 낮고(Yoo, 2008), 산후우울이 모유수유 실천에 영향을 미친다고 보고하고 있다(Kim, 2016). 그러므로 모유수유 적응 과정이 산후우울에 어떠한 영향을 미치는지 확인할 필요가 있다.
수면의 질이란 수면량뿐 아니라 수면에 대한 전반적인 만족감을 말한다(Pilcher et al., 1997). 산욕기 동안의 양질의 수면은 산후회복의 중요한 요인임에도 불구하고 산모의 70.8%, 즉 산모 대다수가 수면의 질이 나쁘다고 인식한다고 하였다(Lee, 2006). 수면부족은 에너지 부족을 초래하고 기분이나 사고에 부정적 변화를 가져오기 때문에 산모의 심리 정서적인 면에서 중요한 문제이다(Lee & Hwang, 2011). 수면은 수유방법과도 관련이 있어서 모유수유만 하는 산모가 수면시간이 길고 우울감이 낮았고(KendallTackett et al., 2011) 다수의 연구에서 수면의 질이 높을수록 산후우울이 낮았다(Cho, 2009; Kim & Hur, 2014).
산후우울에 대한 연구는 대부분 산모를 대상으로 양육 스트레스, 우울(Kim et al., 2018b)과 산후우울 간의 관계나 모아애착(Park, 2017), 피로(Kim & Hur, 2014), 배우자 지지(Jung, 2018)가 산후우울에 미치는 영향을 확인한 연구가 수행되었고 분만 후 산모가 분만직후 경험하는 실제적 문제인 모유수유 적응(Kim, 2016)과 수면의 질(Cho, 2009)과 산후우울 간의 관계나 제 변수들이 산후우울에 미치는 영향을 확인한 연구는 부족하였다.
그러므로 이 연구의 목적은 모유수유 적응, 수면의 질 및 산후우울 정도를 파악하고 모유수유 적응 및 수면의 질이 산후우울에 미치는 영향을 파악함으로써 산후우울 예방을 위한 간호중재 프로그램 개발을 위한 기초 자료를 마련하는 데 있다.
2. 연구의 목적
이 연구의 목적은 산욕기 산모의 모유수유 적응과 수면의 질이 산후우울에 미치는 영향을 파악하는 데 있다. 구체적인 목적은 다음과 같다.
(1) 대상자의 제 특성을 파악한다.
(2) 대상자의 모유수유 적응, 수면의 질 및 산후우울의 정도를 파악한다.
(3) 대상자의 제 특성에 따른 모유수유적응, 수면의 질, 산후우울 정도의 차이를 파악한다.
(4) 대상자의 모유수유 적응, 수면의 질, 산후우울 정도와의 관계를 파악한다.
(5) 대상자의 산후우울 정도에 영향을 미치는 요인을 규명한다.
대상 및 방법
1. 연구 설계
이 연구는 산욕기 산모의 모유수유 적응과 수면의 질이 산후우울에 미치는 영향을 규명하기 위한 상관성 조사연구이다.
2. 연구 대상 및 자료수집
이 연구의 자료수집 기간은 2017년 8월 2일부터 8월 31일까지였다. 자료수집방법은 부산광역시 고신대학교의 연구윤리심의위원회(Institutional Review Board, IRB)에 승인을 받은 후 김해시 2개 여성전문병원을 방문하여 연구 목적 및 진행절차에 대하여 설명하고 협조와 승인을 받아 진행하였다. 대상자 선정 기준에 맞는 대상자에게 이 논문 연구자와 훈련된 연구보조원이 연구목적 및 방법을 설명하고 동의를 받은 후 구조화된 설문지를 제공하여 대상자가 직접 기입하도록 한 후 회수하였다.
이 연구의 대상은 김해시 소재 2개의 여성전문병원 산후조리원에 입원한 산모와 외래에 방문한 산후 2–6주 산욕기 산모로 하였다. 산후 2–6주로 정한 이유는 선행연구와 관련 문헌에서 산후우울의 발병 시기를 산후 6주 이내로 보고있기 때문이다. 이 연구 대상자는 모유수유 어머니, 재태기간 37주 이후에 출생 시 체중 2.5 kg 이상의 신생아를 출산한 자, 질문지의 내용을 이해할 수 있고 연구에 참여하기로 동의한 자를 선정하였고 연구 제외 대상자는 갑상선 질환을 진단받은 자(Lee et al., 2012), 우울증 과거력이 있거나 현재 우울증 약물 복용 중인 자(Youn & Jeong, 2013), 고위험 신생아를 출산한 자(Kim & So, 2014)였다.
이 연구의 표본의 크기는 G-Power 3.1.9.2 프로그램을 이용하여 다중회귀분석에서 중간 효과 크기 .15, 유의수준 .05, 검정력 90%, 예측요인 6개로 계산하였을 때 최소 123명이 산출되었다(Nam, 2015). 탈락률을 고려하여 150부를 배부하였으며, 회수되지 않은 17부와 응답이 부실한 자료 3부를 제외한 총 130명을 최종 분석 대상으로 하였다.
3. 연구 도구
이 연구의 도구로는 구조화된 설문지를 사용하였다. 설문지의 구성은 모유수유 적응 27개 문항, 수면의 질 8개 문항, 산후우울 10개 문항, 제 특성 17개 문항 등 총 62개 문항으로 구성하였다.이 연구의 도구로는 구조화된 설문지를 사용하였다. 설문지의 구성은 모유수유 적응 27개 문항, 수면의 질 8개 문항, 산후우울 10개 문항, 제 특성 17개 문항 등 총 62개 문항으로 구성하였다.
1) 모유수유 적응 측정 도구
이 연구에서는 (Kim (2009))이 개발한 모유수유 측정 도구를 사용하였다. 이 도구는 총 27개 문항, 8개 하위영역으로 아기와 감정 교류 4개, 수유자신감 5개, 충분한 젖양 3개, 아기의 수유능력과 성장 4개, 아기와 친숙해지기 4개, 수유 시 불편감 3개, 젖양 유지 2개, 지지받기 2개 문항으로 구성되었다. 이 척도는 5점 Likert 척도로 점수가 높을수록 모유수유 적응 정도가 높음을 의미한다. 도구의 신뢰도는 (Kim (2009))의 연구에서 Cronbach α계수 0.82, 하위영역은 Cronbach α계수 0.46–0.88였고, 이 연구에서는 Cronbach α계수 0.88, 하위영역은 Cronbach α계수 0.59–0.86이었다.
2) 수면의 질 측정 도구
이 연구에서는 (Snyder Halpern과 Verran (1987))이 개발한 수면측정도구(Verran & Snyder Halpern Sleep Scale)를 (Kim과 Kang (1994))이 번역한 도구를 사용하였다. 이 도구는 총 8개 문항으로 10점의 VAS (Visual Analogue Scale) 척도로 점수가 높을수록 수면의 질이 높음을 의미한다. 도구의 신뢰도는 (Kim과 Kang (1994))의 연구에서 Cronbach α계수 0.86이었고 이 연구에서 Cronbach α 계수는 0.77이었다.
3) 산후우울 측정 도구
이 연구에서는 (Cox 등(1987))이 개발하고, (Han 등(2004))이 번역한 한국판 에딘버러 산후우울 척도(Edinburgh Postnatal Depression Scale-Korean Version, EPDSK)를 사용하였다. 이 척도는 총 10개 문항의 4점 Likert 척도로 점수가 높을수록 우울 정도가 높음을 의미한다. (Han 등(2004))은 우울증 선별 절단점으로 EPDS-K 총점 10점으로 보았으며, 이에 따라 총점 10점 미만은 비우울군, 10–12점은 경도 우울군, 13점 이상은 중증 우울군으로 구분하였다. 도구의 신뢰도는 (Han 등(2004))의 연구에서 Cronbach α계수 0.85였고 이 연구에서 Cronbach α계수는 0.86이었다.
4. 자료 분석 방법
이 연구에서 수집된 자료는 IBM SPSS ver. 18.0 (IBM Co., Armonk, NY, USA) 통계 프로그램을 사용하여 분석하였다.
(1) 대상자의 제 특성은 실수와 백분율, 평균, 표준편차로 분석하였다.
(2) 대상자의 모유수유 적응, 수면의 질, 산후우울의 정도는 평균, 평균평점과 표준편차, 최소값, 최대값으로 분석하였다.
(3) 대상자의 제 특성에 따른 산후우울의 정도의 차이는 t-test, analysis of variance와 Scheffé test로 분석하였다.
(4) 대상자의 모유수유 적응, 수면의 질 및 산후우울 정도와의 관계는 Pearson correlation coefficients로 분석하였다.
(5) 대상자의 산후우울 정도에 영향을 미치는 요인은 Stepwise multiple regression으로 분석하였다.
5. 윤리적 고려
대상자의 윤리적 보호를 위해 고신대학교 기관윤리위원회에서 승인(KU IRB 2017-0053-01)을 받은 후, 설문지의 첫 페이지에 연구 참여 동의서를 첨부하였다. 자료수집을 위한 연구 동의서에는 연구의 목적, 연구의 절차, 위험, 참여자의 익명성, 자료의 비밀보장 및 연구 철회, 연구의 목적으로만 사용할 수 있도록 하는 내용이 포함되어 있다. 연구 보조원이 대상자에게 연구 동의서를 설명하여 대상자가 연구에 참여할 것을 수락하면 동의서와 설문지를 작성하도록 하였다. 연구 이후 설문자료는 연구자가 지정한 별도의 하드디스크에 보관할 것이며 연구자만이 단독으로 관리하며 연구자 이외에는 접근할 수 없도록 할 것이다. 연구의 종료 시점에서 향후 3년간 보관 후 문서파쇄기를 사용하여 폐기할 것이며 컴퓨터에 저장된 자료는 영구 삭제할 것이다. 설문지를 작성한 대상자에게 소정의 선물을 제공하였다.
결 과
1. 대상자의 특성
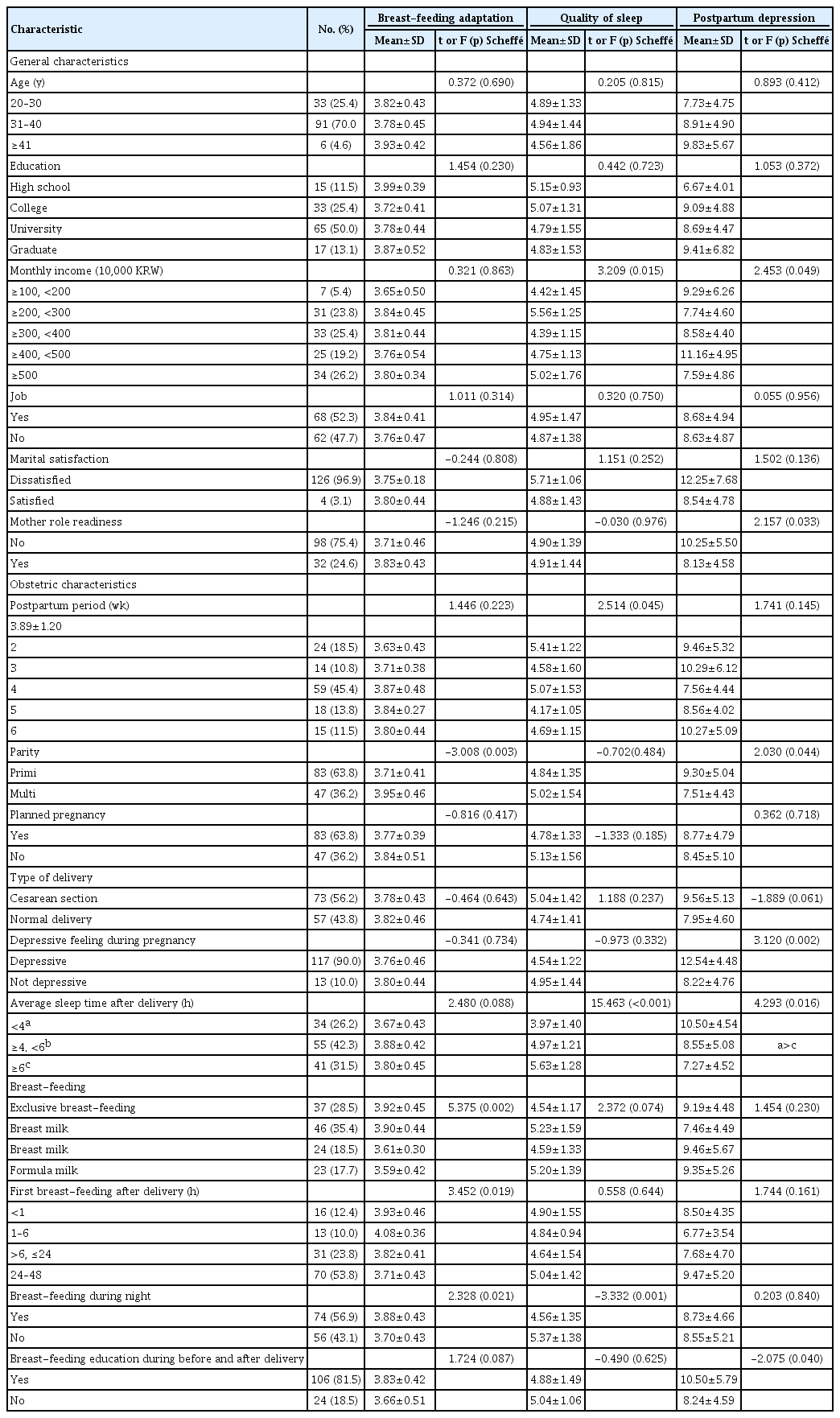
대상자의 일반적 특성으로 연령은 만 31–40세가 70% (91명)로 가장 많았으며, 다음으로 만 20–30세가 25.4% (33명)였다. 교육정도는 대학교졸업이 50% (65명)로 절반을 차지하였으며, 다음으로 전문대졸업이 25.4% (33명)이었다. 월 평균수입은 500만원 이상이 26.2% (34명)로 가장 많았고 300 이상 400만원 미만 25.4% (33명), 200 이상 300만원 미만 23.8% (31명)순이었다. 취업 여부의 경우 취업(휴직포함)이 52.3% (68명), 미취업이 47.7% (62명)이었으며, 결혼만족도는 만족한다 96.9% (126명), 만족하지 않는다 3.1% (4명)이었다. 어머니 역할 준비도에서는 준비되었다 75.4% (98명), 준비되지 않았다 24.6% (32명)이었다.
대상자의 산과적 특성으로 출산 후 기간은 4주가 45.4% (59명)로 가장 많았으며, 2주가 18.5% (24명)로 평균 3.89±1.20(범위 2–6)주로 나타났다. 분만 횟수는 초산이 63.8% (83명), 경산이 36.2% (47명)이었고, 계획된 임신 여부는 그렇다 63.8% (83명), 아니다 36.2% (47명)로 나타났다. 분만형태로는 자연분만이 56.2% (73명), 제왕절개분만이 43.8% (57명)였고, 임신 중 우울감은 90% (117명)가 우울하지 않았다고 응답하였다. 출산 후 평균 수면 시간은 42.3%(55명) 4–6시간 미만, 6시간 이상 31.5% (41명)순으로 나타났다. 모유수유 실천은 모유위주 혼합수유 35.4% (46명), 완전 모유수유 28.5% (37명)순으로 나타났고 출산 후 첫 모유수유 시기로는 53.8% (70명)가 24–48시간 미만에 실시하였다고 응답하였고, 출생 1시간 이내는 12.3% (16명)로 나타났다. 밤 동안의 모유수유 여부에서는 56.9% (74명)가 실시하며, 분만 전, 출산 후 모유수유 교육 여부는 81.5% (106명)가 실시하였다. 수유시 교육이 도움 여부에 대해서는 95.3% (101명)가 그렇다고 응답하였다(Table 1).
2. 대상자의 모유수유 적응, 수면의 질, 산후우울 정도
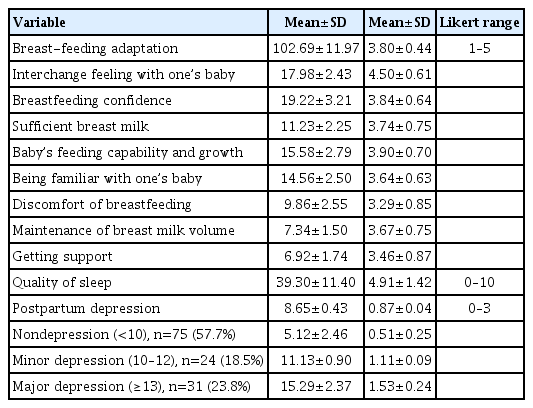
대상자의 모유수유 적응 정도는 평균평점 3.80±0.44 (척도범위 1–5)로 보통보다 높았다. 모유수유 적응정도의 하위영역에서는 아기와 감정교류가 평균평점 4.50±0.61로 가장 높았으며, 아기의 수유능력과 성장이 평균평점 3.90±0.70, 수유자신감이 평균평점 3.84±0.64, 충분한 젖량이 평균평점 3.74±0.75, 젖량유지가 평균평점 3.67 ±0.75, 아기와 친숙해지기가 평균평점 3.64±0.63, 지지받기가 평균평점 3.46±0.87, 수유 시 불편감은 평균평점 3.29±0.85로 모두 중간보다 높았다(Table 2). 대상자의 수면의 질 정도는 평균평점 4.91±1.42(척도범위 0–10)로 중간 정도였다. 대상자의 산후우울 정도는 평균 8.65± 0.43 (도구범위 0–30), 평균평점 0.87±0.04 (척도범위 0–3)이었다. 이를 평점에 따라 분류하면 10점 미만인 비우울군은 57.7% (75명), 평균 5.12±2.46이었고, 10–12점인 경도 우울군은 18.5% (24명), 평균 11.13±0.90이었으며, 13점 이상인 주요 우울군은 23.8% (31명), 평균 15.29±2.37로, 전체 우울군은 42.3% (55명)로 높았다.
3. 대상자의 특성에 따른 모유수유 적응, 수면의 질, 산후우울 정도의 차이
모유수유적응 정도는 산과적 특성 중 분만 횟수(t=-3.008, p=0.003), 모유수유 실천(F=5.375, p=0.002), 출산 후 첫 모유수유시기(F=3.452, p=0.019), 밤 동안의 모유수유 여부(t=2.328, p=0.021)에 따라 통계적으로 유의한 차이가 있었다. 즉, 경산군이 초산군보다, 완전모유 수유군이 부분 모유수유군보다, 출산 후 첫 모유수유시기가 1–6시간인 군이 24–48시간인 군보다, 밤 동안에 모유수유를 안 하는 군이 밤 동안에 모유수유를 하는 군보다 모유수유적응 정도가 높았다. 수면의 질 정도는 일반적 특성 중 월수입(F=3.209, p=0.015), 산과적 특성 중 출산 후 기간 (F=2.514, p=0.045), 출산 후 평균 수면 시간(F=15.463, p<0.001), 밤 동안의 모유수유 여부(t=-3.332, p=0.001)에 따라 통계적으로 유의한 차이가 있었다. 즉, 월수입이 300이상 400만원 미만인 군이 200이상 300만원 미만인 군보다, 출산 후 기간이 2주인 군이 5주인 군보다, 출산 후 평균 수면 시간이 6시간 이상인 군이 4시간 미만인 군보다, 밤 동안 모유수유를 안 하는 군이 밤 동안 모유수유를 하는 군보다 수면의 질이 높았다. 산후우울 정도는 일반적 특성 중 월 평균수입(F=2.453, p=0.049), 어머니 역할 준비도(t=2.157, p=0.033)에 따라 통계적으로 유의한 차이가 있었다. 즉, 어머니의 역할 준비가 된 경우가 어머니의 역할 준비가 되지 않은 경우보다 산후우울 정도가 낮았다. 산과적 특성 중에는 분만 횟수(t=2.030 p=0.044), 임신 중 우울감 (t=3.120, p=0.002), 출산 후 평균 수면 시간(F=4.293, p=0.016), 분만 전 출산 후 모유수유 교육 여부(t=-2.075, p=0.040)에 따라 통계적으로 유의한 차이가 있었다. 즉, 분만 횟수가 경산군이 초산군보다, 임신 중 우울하지 않았던 군이 우울했던 군보다, 분만 전 모유수유 교육을 받은 군이 교육을 받지 않은 군보다 산후우울 정도가 낮았다. 이를 사후분석 한 결과 출산 후 평균 수면 시간이 4시간 미만의 경우가 6시간 이상의 경우보다 산후우울 정도가 통계적으로 유의하게 높았다(Table 1).
4. 대상자의 모유수유 적응, 수면의 질, 산후우울 정도와의 관계
대상자의 산후우울 정도는 모유수유 적응 정도와 음의 상관관계(r=-0.443, p<0.001), 수면의 질 정도와 음의 상관관계(r=-0.400, p<0.001)가 있었다. 산후우울 정도는 모유수유 적응의 하위영역에서 아기의 수유능력과 성장(r=- 0.358, p<0.001), 수유자신감(r=-0.352, p<0.001), 수유불편함(r=-0.337, p<0.001), 충분한 젖량(r=-0.269, p=0.002), 아기와 친숙해지기(r=-0.267, p<0.001), 아기와 감정교류(r=-0.238, p=0.006), 지지받기(r=-0.225, p=0.010)과 음의 상관관계가 있었다(Table 3).
5. 대상자의 산후 우울 정도에 영향을 미치는 요인
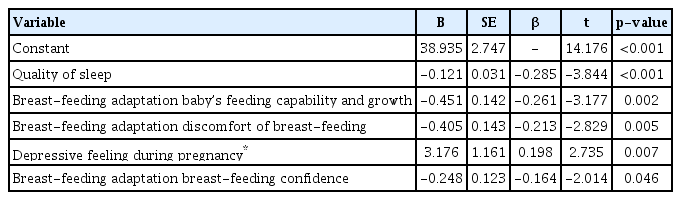
대상자의 산후 우울 정도에 영향을 미치는 요인을 규명하기 위하여 기본 가정인 독립변수들 간의 다중 공선성 유무를 파악하기 위하여 공차한계 값(tolerance)과 분산팽창인 자(variation inflation factor, VIF)값과 잔차값(DurbinWatson)을 산출하였다. 공차 한계값은 0.742–0.953으로 모두 0.1 이상이었고, VIF값은 1.050–1.349로 모두 10 이하로 독립변수들 간 다중공선성은 없었다. 또한 잔차를 분석한 결과 Durbin-Watson 검정결과는 1.996으로 2에 가까워 모형의 오차합 간에 자기 상관성이 없어 잔차의 정규성, 등분산성의 가정을 만족하였으며, 산출된 회귀모형은 통계적으로 유의하였다(F=15.478, p<0.001).
대상자의 산후 우울에 미치는 영향요인을 파악하기 위하여 대상자의 제 특성 중 유의한 차이를 보인 월 평균수입, 어머니 역할 준비도, 분만 횟수, 임신 중 우울감, 출산 후 평균 수면 시간, 분만 전 출산 후 모유수유 교육 여부를 가변수 처리하였다. 가변수 처리한 제 특성 변수와 모유수유 적응의 하위영역, 수면의 질 변인에 대하여 단계적 회귀분석 (Stepwise multiple regression)을 실시한 결과, 대상자의 산후우울에 대한 회귀모형은 유의하였다(F=15.478, p<0.001).
대상자의 산후우울에 유의한 영향을 미치는 요인은 수면의 질(β=-0.285, p<0.001), 모유수유 적응 하위영역 중 아기의 수유능력과 성장(β=-0.261, p=0.002)과 수유 시 불편감(β=-0.213, p=0.005), 임신 중 우울감(β=0.198, p=0.007), 모유수유 적응 하위영역 중 수유자신감(β=-0.164, p=0.046)이었다. 이들 요인의 전체 설명력은 36.1%였다. 따라서 수면의 질 정도가 높을수록, 아기의 수유능력과 성장 정도가 높을수록, 수유불편함 정도가 낮을수록, 임신 중 우울하지 않았던 경우, 수유자신감이 높을수록 산후우울 정도가 유의하게 낮았다(Table 4).
고 찰
이 연구는 산욕기 산모를 대상으로 모유수유 적응, 수면의 질, 산후우울 간의 관계를 규명하고, 이들 변수가 산욕기 산모의 산후우울에 미치는 영향을 규명하는 것으로 이 연구 결과를 중심으로 다음과 같이 논의하고자 한다.
이 연구에서 산모의 모유수유 적응은 평균평점 3.80 (척도범위 1–5)으로 중간 이상이었다. 이러한 결과는 (Kim 등 (2014))의 산후 6주 산모를 대상으로 본 연구와 동일한 도구를 사용하여 모유수유 적응을 측정한 연구에서 평균평점이 3.78 (척도범위 1–5)인 것과 유사하였다. 이 연구에서 모유수유 적응 중 가장 낮은 점수를 보인 하위영역인 ‘수유시 불편감’이 평균평점 3.29이었으나 (Kim 등(2014))의 연구에서는 ‘지지받기’가 평균평점 3.28로 이 연구 결과와 상이하였다. 이는 산욕 기간의 차이로 인한 것으로 보여지는데 이 연구의 대상자는 산후 2–6주, 평균 산후 4주의 산욕기 산모로 유두의 상처, 통증, 피로(Kim, 2009)를 포함하는 ‘수유 시 불편감’을 경험하고, (Kim 등(2014))의 연구의 대상자는 산후 6주 산욕기 산모로 이 시기는 전통적인 조리 기간이 끝나고 신생아 양육과 책임이 산모에게 이행되는 시기이므로 사회적 지지와 조력이 감소되기(Song, 2009) 때문인 것으로 생각된다. 그러므로 산욕기간에 따른 모유수유 적응과정에 어려움을 확인할 필요가 있겠다. 또한 모유수유 적응중재 개발 시 산욕 기간을 고려하여 산욕초기에는 수유 시 불편감 해소를, 산욕후기에는 산욕기 산모 지지하기를 주 내용으로 포함할 필요가 있겠다.
이 연구에서 완전모유수유군이 부분모유수유군보다, 출산 후 첫 모유수유 시기가 1–6시간인 군이 24–48시간인 군보다, 밤 동안에 모유수유를 하지 않는 군이 밤 동안에 모유수유를 하는 군보다 모유수유적응 정도가 높았다. 이 연구의 완전모유수유 산모가 모유수유 적응이 높다는 결과는 모유수유비율이 높을수록 모유수유 적응이 높다는 (Kim (2010))의 연구 결과가 지지하였다. 그러므로 모유수유적응을 증진시키기 위해 첫 수유 시기를 늦추지 않고 완전모유수유를 지향하고 밤중 수유를 감소시키는 전략이 필요하다. World Health Organization (2018)는 모유수유의 효율성을 위해 생후 6개월간의 완전 모유수유를 권장하고 있다. 최근 국내에서 2세 미만의 아동의 어머니 1,000명을 대상으로 모유수유실천율을 조사한 결과 6개월 완전 모유수유는 5.6%에 불과했다(Choi, 2017). 모유수유 적응은 모유수유비율, 모유수유 시 문제, 양육스트레스, 사회적 지지 등 다양한 요인을 영향을 받았다(Kim, 2010; Kim et al., 2014). 그러므로 완전모유수유를 지속하도록 하기 위해 출산 후 기간에 따라 발생하는 모유수유 적응의 어려움과 방해요인을 확인하고(Kim, 2009) 이를 바탕으로 적절한 시기에 모유수유 증진을 위한 교육과 중재가 제공되어야 할 필요가 있다(Kim et al., 2018a).
이 연구에서 산모의 수면의 질은 평균평점 4.91 (척도범위 0–10)으로 중간 정도였다. 이러한 결과는 산욕기 산모를 대상으로 한 수면의 질에 대한 연구가 희소하여 비교하기 어려우나, 동일한 도구를 사용하여 수면의 질을 측정한 Kim과 Hur (2014)의 연구에서 4.43으로 나타나 이 연구 결과가 약간 높았다. 이러한 연구 결과는 이 연구의 대상자는 산후 2–6주의 산모이고 Kim과 Hur (2014) 연구의 대상자는 산후 6개월 이내의 산모로 산후기간에 따른 다양한 특성의 변화로 인한 것으로 생각된다. 그러므로 산욕기 산모를 대상으로 반복 연구하여 수면의 질 정도의 차이를 나타내는 다양한 요인을 확인할 필요가 있다고 생각된다. 이 연구에서 출산 후 평균 수면 시간이 4시간 미만이 6시간 이상보다, 밤 동안 모유수유를 하는 군이 밤 동안 모유수유를 하지 않는 군보다 수면의 질이 낮았다. 수면의 질은 수면에 대한 전반적인 만족감을 말한다(Pilcher et al., 1997). 이러한 관점에서 (Kim 등(2014))의 연구에서 모유수유비율이 높고 수면만족이 낮을수록 모유수유 적응이 높았다는 연구 결과는 모유수유 적응 정도가 높은 완전모유수유 산모일수록 잦은 수유로 인해 수면만족을 얻기 어렵다고 하여 이번 연구 결과와 유사하였다(Kim et al., 2014). 그러므로 수면의 질에 영향을 미치는 모유수유의 특성을 규명하여 모유수유산모의 수면증진 중재전략을 개발하여 적용하는 것이 필요하다. 출산 후 입원 기간과 출산 후 1달 사이의 수면의 질을 비교한 연구에서 출산 후 1달 후에 산모들은 모유수유에 익숙해지고 모유수유의 리듬을 이해하여 수면의 질이 향상되었고 낮과 밤 동안 완전모유수유를 하고 누워서 모유 수유하는 산모의 수면의 질이 높았다(Honda, 2018). 또한 산모의 수면에 효과적인 비약리적 중재의 효과를 메타분석한 연구에서 마사지와 운동이 수면의 질에 가장 큰 영향을 미쳤고 영아의 야간수면도 긍정적인 영향을 미쳤다(Owais et al., 2018). 그러므로 산모에게 야간에 수유 시 누워서 모유수유를 하도록 하고 마사지나 운동을 권장하며 영아의 야간수면을 증진시키는 방법을 교육하는 것이 산모의 수면의 질 향상에 도움이 될 것으로 생각한다.
이 연구의 대상자의 산후우울 정도는 평균 8.65 (도구범위 0–30)이며, 우울군에 속하는 산모는 전체의 42.3%, 그 중 중증 우울군은 23.8%이었다. 이 연구와 동일한 도구를 사용하여 산후 1주된 산모를 대상으로 한 (Jung (2018))의 연구에서 중증 우울군이 33.3%로 이번 연구 결과인 23.8%보다 높았다. 이는 이 연구의 대상이 산후 2–6주의 산모로 산후 기간의 차이로 생각된다. 중증우울군은 주요우울증의 발생을 주의해야 하는 심각한 상태로써(Han et al., 2004), 산욕 초기 산모를 선별하여 증상이 악화되는 것을 예방하는 것이 필요하다. 산후우울은 측정 시기, 대상자의 문화적, 사회경제적, 유전적 특성에 따라 유병률이 다양하므로(Yeo, 2006) 유병률을 판단할 때에 유병률에 영향하는 다양한 요인을 고려해야 할 것으로 생각된다. 이러한 이유로 본 연구는 산후우울 발병과 관련이 있는 갑상선질환과 우울증 병력이 있는 산모(Lee et al., 2012; Youn & Jeong, 2013)는 배제하였다. 우리나라 출생아 수가 2013년 약 43만6천5백명에서 2015년 약 43만8천4백명으로 0.4% 증가한 반면, 산후우울증으로 진료 받은 산모는 2013년 219명에서 2015년 294명으로 34% 증가하였다 (Health Industry Representatives Association, 2016; Statistics Korea, 2018). 이는 낮은 출산율에도 불구하고 산후우울로 인해 정신과 진료를 받는 산모의 수는 증가하고 있음을 보여주고 있다. 정신과 진료를 기피하는 우리나라의 사회적 편견을 고려할 때 드러나지 않은 산후우울증 산모가 더 많을 것으로 유추된다. 그러므로 질병 예방과 건강증진 차원에서 산후 검진 시 한국판 에딘버러 산후우울 척도(EPDS-K)를 초기부터 종단적으로 상용화하여 산후우울을 조기에 확인하고 고위험 산모의 경우 정신과진료를 산후검진의 필수항목으로 선정하는 것을 국가적 전략으로 개발하는 것이 필요하다. 또한 이러한 정책를 홍보함으로 산모뿐 아니라 대중에게 산후우울과 산모의 정신과 진료에 대하여 인식을 전환하도록 하는 것이 필요하다.
이 연구에서 산모의 산후우울 정도에 가장 큰 영향을 미치는 요인은 수면의 질이었다. Kim과 Hur (2014)의 연구에서 산후 6개월 이내 산모의 수면의 질이 높을수록 산후우울이 낮아 본 연구 결과를 지지하였다. 수면문제가 있는 산모에게 피로와 건강문제가 발생하였고 이러한 산모의 피로는 전반적인 건강문제로서 우울뿐 아니라 불안이 높고 사회적, 정신적 건강점수가 낮았다(Khayamim et al., 2016). 그러므로 추후 산모의 산후우울을 조기발견하고 예방하기 위해 산후 초기부터 수면의 질을 사정하고 수면의 질이 낮은 산모를 산후우울 고위험 대상으로 하여 수면의 질을 증진시키는 중재가 필요하다. 또한 산후우울을 예방하기 위해 산모의 수면의 특성과 수면의 질에 영향하는 요인을 규명하여 수면의 질 향상 프로그램 개발 및 효과 검증 연구를 수행할 것을 제언한다.
이 연구에서 산모의 산후우울의 영향 요인은 모유수유수 적응의 하위영역 중 수유자신감, 아기의 수유능력과 성장, 수유 시 불편감이었다. (Watkins 등(2011))의 산후 8주 산욕기 산모를 대상으로 한 연구에서 모유수유가 산후우울의 영향 요인으로 확인되어 이 연구결과를 지지하였다. 수유자신감이 높은 산모는 산후 6주에 정서적 적응이 높았고 산후우울이 낮았으며 생후 6개월에 완전모유수율이 높았다(Henshaw et al., 2015) 그러므로 산모의 산후우울을 예방하기 위해 모유수유적응을 향상시키는 중재가 필요하다고 생각한다. 모유수유는 출산 후 기본적인 양육행동을 통하여 모성정체감이 내재화되는 과정인 모성적응을 측정할 수 있는 영역 중 하나로 모성역할의 자신감을 갖게 한다 (Ko, 2017). 또한 모유수유는 산후 기간에 따라 실천 양상과 어려움, 영향 요인의 차이가 있고 모유수유를 지속하는 기간이 길수록 모성적응이 향상되었다(Kim, 2009; Kim et al., 2014; Kim et al., 2018a). 따라서 산모의 산후우울을 감소시키기 위하여 산욕 기간에 따른 모유수유 적응 정도의 차이와 영향 요인을 규명함으로 산욕 기간에 따른 차별화된 모유수유적응프로그램의 제공이 필요하다.
이 연구에서 산모의 산후우울 정도에 영향을 미치는 요인이 임신 중 우울감이라는 연구 결과는 (Beck (2001))의 산후우울의 관련요인 메타분석 연구에서 산전우울이 산후우울에 영향을 미쳤다는 결과, 그리고 (Youn과 Jeong (2013))의 산전부터 산후 6주까지 산모를 대상으로 한 연구에서 산전우울감이 산후우울에 영항을 미친다는 결과와 동일하다. 산전우울이 높은 산모는 산전우울이 낮은 산모 보다 산후우울뿐 아니라 조산아와 저체중신생아 출산률이 더 높았다(Eastwood et al., 2017). 이러한 결과를 통해 산전우울감 관리의 중요성을 확인할 수 있었다. 또한 이 연구에서 초산모, 임신 중 정서상태가 우울한 경우 산후우울이 높았고 이러한 결과는 Kim과 Hur (2014)의 산후 6개월 이내 산모를 대상으로 한 연구에서 초산모와 임신 중 우울한 경우에 산후우울이 높았다는 결과와 일치하였다. 이는 그러므로 산모의 산후우울 정도를 예방하기 위하여 출산경험 유무를 확인하고 산전검진부터 산후 일정기간까지 정규적으로 임산부의 우울에 대해 평가하여 조기진단하며, 그 결과 선별된 고위험 임산부와 가족에게 조기에 적극적인 상담 및 중재를 제공할 수 있는 국가적 전략 개발이 필요하다. 이러한 결과를 바탕으로 추후에는 산전부터 산후까지 적용되는 통합 임산부 우울 관리프로그램을 개발하고 그 효과성을 규명하는 연구를 수행할 것을 제언한다.
이 연구는 표본 선정 시 임의 표집방법을 사용하여 일부 산모를 대상으로 하였으므로 이 연구 결과를 전체 산모에게 일반화하여 해석하는 데 제한점이 있다. 그러나 이 연구는 모유수유를 하는 산모의 산후우울에 영향을 미치는 요인을 규명함으로 모유수유 산모를 위한 차별화된 산후우울 예방 프로그램의 기초 자료를 제공하였다는 데 의의가 있다.
결 론
이 연구는 산욕기 산모를 대상으로 모유수유 적응, 수면의 질과 산후우울 간의 관계를 확인하고 산후우울에 영향을 미치는 요인을 규명하기 위해 실시된 서술적 상관관계 연구이다. 이 연구 결과 산욕기 산모의 산후우울 정도에 영향을 미치는 요인은 수면의 질, 모유수유 적응의 하위 요인인 수유자신감, 아기의 수유능력과 성장과 수유불편함, 임신 중 우울감이었다. 이들 변수들의 산후우울에 대한 설명력은 36.1%였다. 따라서 산모의 산후우울을 낮추기 위하여 수면의 질을 높이며, 수유자신감과 아기의 포유능력과 성장을 높이고 수유불편함을 개선하여 모유수유 적응력을 높이고 임신 중 우울감 예방을 위한 간호중재를 모색해야 할 것이다.
Notes
저자들은 이 논문과 관련하여 이해관계의 충돌이 없음을 명시합니다.